本文目錄
重點結論
- 髕骨股骨疼痛症候群(Patellofemoral Pain Syndrome, PFPS,又稱髕股關節症候群)是最常見的膝蓋前側疼痛原因,並非跑者專利,久坐族、常爬樓梯者同樣好發。
- 此症候群涵蓋 髕骨外翻(Patellar Maltracking) 與 髕骨軟化(Chondromalacia Patella) 兩類相關問題,需由醫師理學檢查或 X 光確認。
- 真正的問題往往不在膝蓋本身,而是股四頭肌內側頭(VMO)無力與髖外展肌群失能導致髕骨追蹤異常,使髕骨關節面承受異常壓力。
- 治療採漸進策略:先以物理治療穩定症狀,再視需要導入 Superlizer 或 NEIMS 等進階治療。
膝蓋前側痛,不一定是軟骨磨損
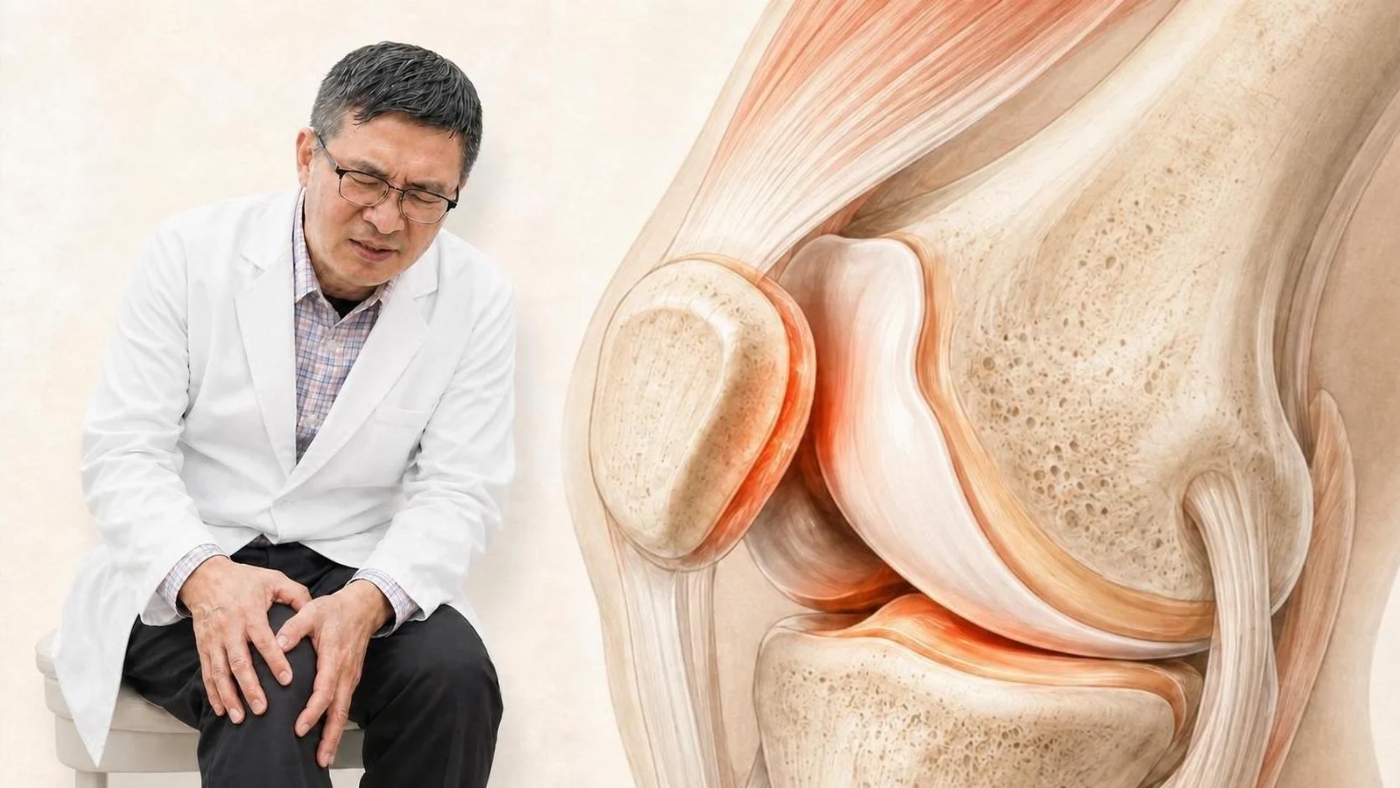
許多患者一聽到膝蓋痛,第一個念頭就是「軟骨磨損了」,急著照 X 光或安排關節鏡檢查。但其實,膝蓋前側的疼痛有相當大比例來自髕骨(膝蓋骨)與股骨之間的關節壓力分布異常,而不是真正的軟骨退化。
這類疼痛有個特徵:不是關節腫脹,也沒有明顯的外傷史,而是一種「持續存在、活動後加劇、休息後稍緩」的鈍痛或灼痛。
若你的膝痛符合這個描述,本文的內容值得你仔細閱讀。更多膝蓋相關問題,也可參考膝蓋痛症狀說明。
什麼是髕骨股骨疼痛症候群?
髕骨股骨疼痛症候群(Patellofemoral Pain Syndrome, PFPS)泛指因髕骨與股骨之間壓力不均或運動軌跡異常而引發的膝前疼痛,包含以下兩類常見問題:
髕骨外翻(Patellar Maltracking) 髕骨在膝關節活動時向外側偏移,導致軟骨過度磨損或關節壓力異常。可透過理學檢查判定,也可以 X 光進一步確認。
髕骨軟化(Chondromalacia Patella) 因軟骨受損導致膝關節活動時出現疼痛與異常聲響,可能影響運動表現與日常活動。此類患者不宜長時間穿著高跟鞋,以免加重髕股關節承壓。
髕骨在哪裡?機制為何?
髕骨(俗稱「膝蓋骨」)是人體最大的籽骨,嵌在股四頭肌肌腱中,與股骨前端的滑車溝共同構成髕股關節。
正常情況下,髕骨在蹲下、伸腿時,會沿著滑車溝上下滑動,如同齒輪在軌道上運作。這個軌道若因為肌肉力量失衡而偏移,髕骨就會對關節面施加不均勻的壓力,時間久了就引發軟骨發炎與疼痛。
哪些力量在「拉扯」髕骨?
| 拉扯方向 | 主要負責肌肉 |
|---|---|
| 向外(外側) | 股四頭肌外側頭(VL)、髂脛束(IT Band) |
| 向內(內側) | 股四頭肌內側頭(VMO)— 容易無力 |
| 向上(近端) | 股直肌(RF) |
| 向下(遠端) | 髕韌帶、脛骨粗隆 |
當股四頭肌內側頭無力(往往伴隨臀中肌無力、過度膝外翻),外側拉力相對過大,髕骨被拉向外側,關節面承壓點偏移,即是髕骨股骨疼痛症候群的典型機制。
髕骨股骨疼痛症候群 vs. 其他膝痛:症狀位置的關鍵差異
| 特徵 | 髕骨股骨疼痛症候群 | 膝關節退化性關節炎 | 髕腱炎(跳躍膝) | 鵝掌肌腱炎 |
|---|---|---|---|---|
| 疼痛位置 | 膝蓋骨後方、前側 | 關節線(膝關節內外側) | 髕骨下緣(髕韌帶起點) | 膝蓋內側偏下方 |
| 疼痛誘發 | 爬樓梯、蹲下、久坐後起身 | 長時間步行、氣溫變化 | 起跳落地、跑步 | 長距離步行、內側受壓 |
| 年齡分布 | 青壯年(15–40 歲)居多 | 中老年(50 歲以上)常見 | 青壯年運動員 | 中老年,常合併退化性關節炎 |
| 腫脹 | 通常無明顯積水 | 常見關節積水 | 局部壓痛、無積水 | 局部壓痛、無積水 |
| 影像表現 | 膝關節X 光常無異常;MRI 可見軟骨訊號改變 | 關節間隙狹窄、骨刺 | 肌腱病變訊號 | 肌腱附著處訊號 |
MRI 顯示「軟骨有點磨損」時,退化性關節炎往往成為最初的診斷方向。然而軟骨磨損本身不一定會造成疼痛;引發髕骨股骨疼痛症候群疼痛的,往往是髕骨追蹤異常產生的異常壓力與伴隨的滑膜發炎。若沒有矯正這個根本問題,單純的消炎治療只是短暫緩解。
六大常見誘發因素
1. 股四頭肌內側頭(VMO)無力
這是最核心的問題。股四頭肌內側頭是唯一能將髕骨往內側牽拉的肌肉,一旦失活或無力,外側結構相對過緊,髕骨被拉歪。常見失活原因:
- 急性膝蓋疼痛後的反射性抑制(即使發炎消退,VMO 也未必自動恢復)
- 長期久坐導致的廢用性萎縮
- 術後(如前十字韌帶重建)恢復不完全
2. 臀中肌無力與膝外翻
當臀中肌無力,步行或跑步時大腿無法維持中立,股骨向內旋轉,導致膝蓋動態內扣,髕骨向外偏移的壓力大增。許多這類患者的根本問題其實在「髖部」,而非膝蓋。想深入了解臀中肌失能與骨盆穩定的關係,可參考腸薦關節痛的完整說明。
3. 髂脛束(IT Band)緊繃
過緊的髂脛束會透過外側支持帶,將髕骨持續向外牽引,加劇追蹤異常。長距離跑步者、騎自行車者特別常見。
4. 訓練量突然增加
- 跑量或騎車里程突然增加 30% 以上
- 突然加入深蹲、弓步等下肢訓練
- 運動鞋磨損或換鞋後足部力學改變
5. 過度足內旋(Overpronation)
足弓塌陷導致小腿與大腿內旋,等效增加髕骨的外側壓力。特別是在跑步步態中影響最顯著。
6. 長時間膝蓋彎曲姿勢
久坐辦公族並非只有腰痛的問題。長時間膝蓋屈曲 90 度,髕股關節承受壓力持續存在,軟骨長期低強度的機械刺激也會引發發炎反應。
臨床診斷:你的膝痛符合哪些特徵?
以下症狀組合高度提示髕骨股骨疼痛症候群:
- 膝蓋前側(髕骨後方)疼痛,可能雙側但通常一側較重,活動時加劇
- 下樓梯比上樓梯更痛(下樓時髕股關節壓力最高)
- 久坐後起身的最初幾步很痛,稍微走動後稍緩(「電影院徵象」);長途坐車或看電影後起身時尤為明顯
- 蹲下或跪地時疼痛明顯
- 跑步、騎車途中或結束後疼痛加劇
- 膝蓋偶爾發出「喀喀」或「沙沙」聲
- 膝關節感到僵硬、無力,甚至有輕微錯位感
重要的理學檢查
- 髕骨研磨測試:患者平躺,醫師輕壓髕骨同時請患者收縮股四頭肌。若出現疼痛或摩擦感,高度提示髕股關節面發炎。
- 單腳蹲測試:請患者單腳蹲下,觀察膝蓋是否向內塌陷。內塌越明顯,代表臀中肌無力越嚴重,也是此症候群最常見的動作誘因。
配合典型症狀,即可臨床診斷髕骨股骨疼痛症候群,無需過度依賴影像。
治療方式:由一般到進階
髕骨股骨疼痛症候群的治療目標:消除髕股關節面的急性發炎 → 喚醒深層穩定肌肉 → 矯正下肢動作鏈預防復發。
一般治療
物理治療
包括熱療、電療等,目的是放鬆緊繃肌肉、改善循環、協助急性症狀處理。部分患者會搭配髕骨束帶輔助活動,幫助穩定髕骨軌道並減輕行走時的不適。
功能性訓練與姿勢矯正
強化股四頭肌(VMO)、臀肌與核心肌群,改善膝蓋穩定度與動作控制,有助於調整髕骨活動軌跡。從末端伸膝(最後 30° 的伸腿動作)、蚌殼運動開始,逐步進展至單腳蹲與功能性動作。
進階治療
一般治療後若症狀仍持續,或患者有深層肌肉失活、急性滑膜發炎等情形,可由醫師評估導入以下進階治療。
直線偏極光治療(Superlizer)
Superlizer 的近紅外線可穿透至皮下 5 公分,直接作用於髕股關節囊與關節面周邊的滑膜組織。其光生物調節效應有助於:
- 抑制滑膜的發炎介質
- 促進關節周邊血液循環與代謝廢物排除
- 降低髕骨關節面的神經敏感化
- 為後續的主動肌力訓練創造更好的環境
研究指出 Superlizer 可能有助於組織代謝與不適緩解,實際應用方式應由醫師評估。
針極肌肉內電刺激(NEIMS)
此症候群患者最核心的問題——股四頭肌內側頭無力——常常無法靠傳統貼片式電刺激有效改善,因為這條肌肉位於股四頭肌內側的深層,體表電刺激訊號容易被表層組織散射。
NEIMS 以極細的絕緣針直接置入目標肌肉,精準刺激深層肌肉,誘發規律的等長收縮,喚醒長期失活的神經肌肉接合。可同步處理股四頭肌內側頭與臀中肌,針對動態膝外翻的根源進行介入。
就醫時值得了解的兩件事
一、X 光正常,不等於膝蓋沒問題
髕骨股骨疼痛症候群患者的 X 光報告常顯示「無明顯異常」或「輕微軟骨變化」,這是這類疾患的特性——影像呈現的是骨骼與軟骨的靜態結構,無法反映髕骨動態追蹤的狀況與肌肉力量的失衡。
此症候群的診斷核心依據是:症狀的分布位置與誘發動作、理學檢查(髕骨研磨測試)、股四頭肌內側頭與臀中肌的功能評估,以及動態動作觀察(單腳蹲是否出現膝蓋內塌)。就醫時如實描述症狀的誘發情境,有助於醫師掌握完整的評估方向。
二、膝蓋痛,有時根源在髖部
髕骨股骨疼痛症候群的機制常常源自臀中肌無力導致的膝蓋動態內扣,不是單純的膝關節問題。若症狀反覆不易根治,完整評估整條下肢動力鏈或許有幫助:足部(有無過度內旋)→ 膝部(髕骨追蹤方向)→ 髖部(臀中肌功能)→ 核心穩定性,找到最薄弱的環節,才能擬定更完整的治療策略。
自我檢視:你的膝痛是髕骨股骨疼痛症候群嗎?
若你有以下特徵,建議考慮是否為髕骨股骨疼痛症候群:
- 膝蓋前側(骨頭後方)疼痛,而非側面或後方
- 下樓梯比上樓梯更痛
- 久坐後起身,前幾步特別不舒服
- 蹲下或跪地時疼痛明顯
- 跑步、騎車後加劇
- 膝蓋未有明顯扭傷史
- X 光或 MRI 報告「無明顯異常」或「輕微軟骨變化」
- 膝蓋無明顯積水腫脹
若符合 4 項以上,建議尋求復健科醫師做理學檢查與動作評估。
常見問題 (FAQ)
Q1:髕骨股骨疼痛症候群只有跑者才會得嗎?
不是。雖然跑者、騎自行車者因訓練量大而好發,但長時間久坐辦公族、常爬樓梯者同樣容易出現。關鍵是股四頭肌內側頭(VMO)無力與臀中肌失能,這與職業和運動量都有關。
Q2:照了 X 光沒有問題,醫師說正常,是否代表膝蓋真的沒事?
這類患者的 X 光常顯示正常或僅有輕微軟骨變化。X 光呈現的是骨骼靜態結構,無法反映髕骨動態追蹤的異常。診斷此症候群的核心依據是症狀分布、誘發動作,以及醫師進行的理學檢查與動作評估。
Q3:髕骨軟化的患者可以穿高跟鞋嗎?
不建議。高跟鞋會改變步態力學,增加髕股關節的承壓,可能加速軟骨磨損並加重疼痛。建議選擇支撐性良好的平底鞋,必要時搭配足墊。
Q4:進行 NEIMS 或 Superlizer 治療前,需要先做物理治療嗎?
兩者並不互斥,治療順序由醫師依個人狀況評估決定,整體策略以安全漸進為原則。
預防與自我照護
日常姿勢提醒
- 辦公桌高度:椅面高度應使膝蓋夾角 ≥ 90°,每 30–45 分鐘起身活動
- 上下樓梯:盡量使用股四頭肌出力,避免膝蓋內扣;可以意識性地讓腳趾朝前
- 運動前暖身:充分熱身髖屈肌、股四頭肌、小腿,避免冷肌肉承受衝擊力
簡易自我訓練(需先獲得醫師認可)
- 末端伸膝:坐姿,最後 30° 內的伸腿動作,感受膝蓋內側股四頭肌的收縮。每組 15 次,每日 2–3 組
- 蚌殼運動(Clamshell):側臥,雙膝彎曲 45°,上方膝蓋向上展開,不移動骨盆。每側 12–15 次
- 泡沫滾筒放鬆:每天用滾筒放鬆大腿外側(髂脛束)1–2 分鐘,減少外側過緊
何時該尋求醫療協助
- 膝蓋前側痛持續超過 2–3 週未改善
- 痛到影響日常活動或睡眠
- 膝蓋明顯腫脹積水(可能合併其他問題)
- 有打軟腳或膝關節不穩定感
結語:髕骨追蹤問題,從根本解決才不復發
髕骨股骨疼痛症候群是一個高度可治療的問題,但關鍵在於找到肌肉失衡的根源並系統性矯正,而非單純依賴消炎或休息。
若你的狀況較為複雜,合併其他問題,治療策略也可彈性調整:
- 合併足內旋:搭配足部矯具或客製化足墊
- 合併髂脛束症候群:需優先鬆解外側結構再強化
- 運動員快速恢復需求:可考慮貼紮(Kinesio Taping)輔助支撐,維持訓練同時治療
- 慢性壓力導致全身肌肉張力過高:可考慮星狀神經節照射(SGI)輔助神經放鬆
對於反覆發作、保守治療效果有限的案例,若股四頭肌內側頭的激活仍不理想,針極肌肉內電刺激(NEIMS)是一個值得評估的進階選項——透過精確的深層肌肉電刺激,有助於喚醒傳統復健難以觸及的 VMO,為後續的動作訓練建立更穩定的基礎。
若你長期受膝蓋前側痛困擾、休息後仍反覆發作,建議由復健科醫師進行完整的理學檢查與動作評估,找出肌肉失衡的真正根源,才能制定有效的治療策略。
延伸閱讀與就醫資訊
- 膝蓋痛完整說明
- 退化性關節炎 vs. 其他膝痛:如何區分?
- 鵝掌足滑囊炎:膝蓋內側痛的另一個可能
- 跑者膝(髂脛束摩擦症候群)完整解析
- 針極肌肉內電刺激(NEIMS)完整說明
- 直線偏極光治療(Superlizer)介紹
- 謝明福復健科診所服務說明
【醫療聲明】 本文內容僅供衛教參考,不能取代專業醫療診斷。髕骨股骨疼痛症候群之診斷與治療須由專業醫師親自進行理學檢查與動作評估後方可確立。文中所述治療方式(如針極肌肉內電刺激、直線偏極光治療等)之效果因個人體質、病情嚴重程度及病史而異,實際療程與適應症須由醫師評估後執行。任何治療前請先諮詢專業醫療人員。
 }
}
 }
}
 }
}