本文目錄
重點結論
- 腸薦關節(SIJ)位於脊椎底部與骨盆交接處,一旦失穩或發炎,會產生難以定位的下背痛與臀部疼痛,常被誤認為腰椎椎間盤突出或坐骨神經痛。
- 影像檢查(X光或MRI)常無法呈現腸薦關節的問題;精準診斷依賴理學檢查,而非影像報告。
- 治療核心在於消除關節發炎並喚醒深層穩定肌,再輔以動作矯正,才能從根本解決骨盆不穩。
你的腰痛,真的是腰的問題嗎?
許多長期受腰痛困擾的患者,做過腰椎牽引、推拿,MRI 也顯示有「輕微椎間盤突出」,但症狀就是反覆發作、好不徹底。
事實上,他們的疼痛源頭可能根本不在腰椎,而在連接脊椎與骨盆的「腸薦關節」。這個關節出問題時,症狀與腰椎病變高度相似,需要透過仔細的理學檢查才能找到真正的疼痛根源。
腸薦關節在哪裡?認識這個容易被忽視的關節
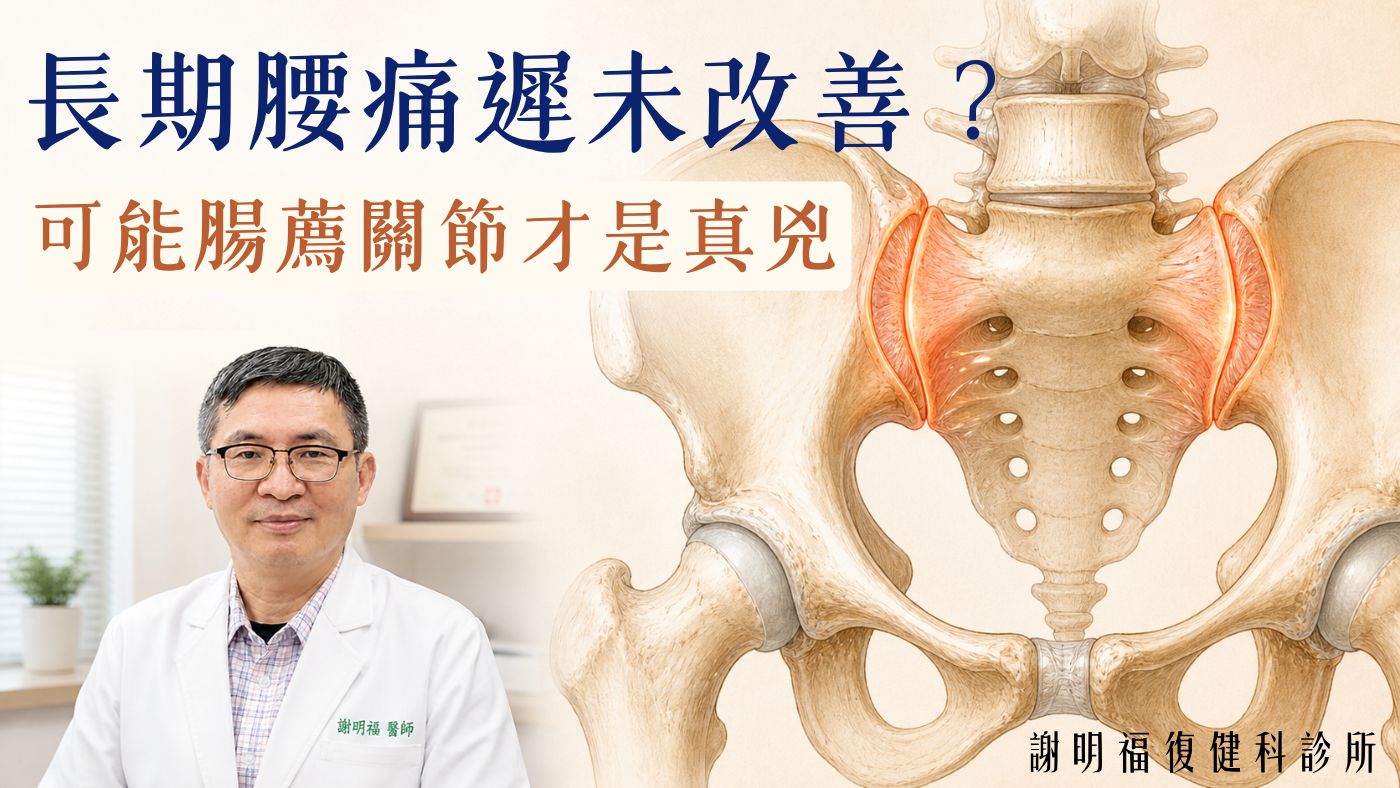
腸薦關節(又稱薦髂關節)(Sacroiliac Joint, SIJ)位於薦骨(脊椎最底部)兩側,與骨盆上段的腸骨交接,大約在「腰部兩側酒窩」的深處。
雖然活動幅度僅數毫米,但它承受著上半身體重與下肢運動的直接轉移力量,一旦失穩、發炎或錯位,影響就會非常明顯。
腸薦關節的功能
- 傳遞力量:將上半身的體重與運動力量轉移到下肢,再分散到腿部與足部
- 吸收衝擊:跑步、跳躍時的衝擊力透過SIJ逐級耗散
- 脊椎穩定:與腹腔與腰椎肌肉群協同,提供脊椎直立時的穩定性
當腸薦關節的「穩定肌肉」(如臀中肌、腹橫肌)無力或不協調時,關節會出現過度活動或失穩,導致反覆發炎。
腸薦關節痛 vs. 腰椎痛 vs. 坐骨神經痛 :症狀與位置的混淆
患者常無法區分腸薦關節痛與腰椎痛,以下是重要的臨床特徵:
| 特徵 | 腸薦關節痛 | 腰椎椎間盤痛 | 坐骨神經痛 |
|---|---|---|---|
| 疼痛位置 | 下背部兩側、臀部上方深處(單側較多) | 中央下背、腰椎附近 | 臀部深處、向下肢延伸 |
| 疼痛性質 | 鈍痛、灼痛,難以確切指出痛點 | 酸痛、發脹,常與脊椎運動相關 | 麻痛、電擊感,沿著腿部路線 |
| 翻身起身 | 明顯加劇,常需用手撐身體 | 過度彎腰或挺身時加劇 | 久坐與某些姿勢加劇 |
| 單側傾向 | 常為單側(一邊屁股痛) | 通常中央,但也可偏側 | 典型單側,腿麻明顯 |
| 拉腿檢查 | 可能疼痛(但與腰椎檢查不同) | 脊椎活動受限明顯 | 抬腿時牽引感強烈 |
| 影像發現 | 關節炎跡象不明顯(X光常無異常) | 椎間盤突出、骨刺清晰可見 | 神經根壓迫跡象 |
鑑別診斷的重要性
影像檢查(MRI 或 X 光)顯示輕微椎間盤突出或骨刺時,腰椎病變往往成為最初的治療方向。然而,若患者的脊椎本身無明顯壓痛、活動受限不嚴重,反而腸薦關節區域有明顯的激痛點或下蹲時加劇,則真正的病灶極可能在腸薦關節,而非脊椎。
在這種情況下,傳統的脊椎牽引或腰部推拿往往效果有限,甚至可能因為過度牽引導致腸薦關節進一步失穩。
六大常見誘發因素
1. 長期不對稱姿勢
- 單側負重站立:長期靠一隻腳站立、托著一邊髖部
- 交叉腿坐姿:習慣性翹腳或兩腿交叉,造成骨盆傾斜
- 側躺睡眠:單側壓力過大,加重腸薦關節的負擔
2. 髖部與臀部肌肉無力
特別是臀中肌 — 負責穩定骨盆並控制大腿的肌肉。當臀中肌無力時:
- 骨盆在站立或行走時無法保持平穩,上下搖晃
- 導致 SIJ 反覆受到異常的剪切力與轉扭力
- 長期結果就是關節失穩與發炎
3. 運動過度與訓練誤差
- 跑步量突然增加或改變跑姿
- 單腿運動過多(如足球、網球)
- 深蹲、硬舉等負重運動時核心與臀部肌肉協調不佳
4. 腰椎活動度過大(代償性負擔)
- 一些人脊椎柔軟度高,但因此在日常動作中過度彎曲腰椎
- 導致骨盆必須代償性調整位置來維持穩定
- 長期結果腸薦關節超負荷,最終發炎
5. 妊娠期間的激素與結構改變
- 懷孕期間鬆弛素分泌增加,使腸薦關節韌帶鬆弛
- 子宮增大改變重心,骨盆結構調整
- 產後有些女性腸薦關節無法恢復穩定,成為長期痛點
6. 先前的脊椎或髖部手術
- 如脊椎滑脫合併脊椎腔狹窄的患者,接受金屬植入物內固定手術後,常出現的下背痛,因為脊椎融合術後,骨盆承受的力量分布改變
- 髖部手術後的肌肉萎縮與關節活動度改變
臨床診斷:理學檢查比影像更關鍵
腸薦關節痛的診斷相當具有挑戰性,因為影像檢查(X光、MRI)常常看不出明顯異常。許多患者的 MRI 報告「無異常發現」,但疼痛症狀卻依然持續。
實際上,專業復健科醫師會透過一系列理學檢查來評估腸薦關節的穩定性與發炎程度:
重要的理學檢查項目
-
Patrick 測試:患者仰臥,患側膝關節彎曲,腳踝放在對側膝蓋上(呈「4」字形),醫師輕輕下壓患側膝蓋。若腸薦關節發炎,患者會感到臀部或腸薦關節區域疼痛。
-
Gaenslen 測試:患者俯臥,患側腿懸垂於床邊,醫師輕輕下壓。牽拉腸薦關節韌帶時若產生疼痛,提示腸薦關節病變。
-
直接壓痛檢查:醫師用手指直接觸診腸薦關節位置(腰部兩側下方)。若有明顯激痛點,高度懷疑腸薦關節問題。
-
單腿站立測試:患者單腳站立時,觀察對側骨盆是否下垂。若明顯下垂,提示站立側的臀中肌無力。
-
跨過中線測試(Stork Test):患者單腳站立,另一側膝蓋抬起。若骨盆不穩定,可能指向腸薦關節穩定肌群失能。
若上述檢查中有多項陽性,再配合患者的症狀與生活史,通常能確立腸薦關節痛的診斷,無需過度依賴影像檢查。
精準治療:從肌肉穩定到關節康復
一旦確認是腸薦關節痛,治療目標應該是:
- 消除急性發炎
- 恢復穩定肌肉的功能與耐力
- 糾正不良姿勢與動作模式
第一步:深層消炎與微循環改善
直線偏極光治療(Superlizer)
透過近紅外線的深層穿透力(可達皮下 5 公分),直接照射腸薦關節囊、周邊韌帶與臀部深層肌肉。光生物調節效應可幫助:
- 減少局部發炎物質的堆積
- 促進血液循環,帶走致痛物質
- 抑制神經末梢的異常興奮
- 為後續的肌肉訓練創造更好的條件
第二步:深層肌肉激活與修復
針極肌肉內電刺激(NEIMS)
腸薦關節痛的根本原因往往是臀中肌、臀小肌、腹橫肌等深層穩定肌肉的無力或失活。傳統復健無法有效喚醒這些深層肌肉。
NEIMS 的優勢:
- 極細的絕緣針可深入臀部深處,直接刺激無力的臀中肌
- 誘發肌肉規律收縮,喚醒被「忽視」的肌肉
- 促進肌肉纖維的修復與重組
- 恢復肌肉的力量與耐力,重建骨盆穩定性
第三步:動作與姿勢矯正
深層治療後,搭配:
- 核心穩定訓練:著重腹橫肌與多裂肌的協調
- 臀部肌肉強化:單腿深蹲、側抬腿、怪獸爬行等進階練習
- 姿勢與動作教育:糾正日常的不對稱姿勢、上下樓梯與蹲起的技巧
臨床思路:腸薦關節痛鑑別診斷的兩個常見盲點
盲點一:把「MRI 有椎間盤突出」當成唯一答案
腸薦關節痛鑑別診斷上最常見的挑戰是:MRI 報告顯示輕微椎間盤突出時,容易將腰痛歸因於「脊椎問題」,而未進一步評估腸薦關節。
但輕微椎間盤突出在中年族群中屬於常見的影像發現,不一定是造成疼痛的真正原因。 如果患者的脊椎本身壓痛不明顯、活動受限不嚴重,卻有明顯的腸薦關節區域壓痛,就必須認真考慮腸薦關節痛的可能性。
臨床診斷的核心依據:
- 疼痛位置是否在腰部兩側偏下、臀部上方(而非脊椎中央)
- Patrick 測試、Gaenslen 測試是否為陽性
- 腸薦關節區域是否有明確的激痛點
- 單腳站立時骨盆是否有明顯下垂(臀中肌無力指標)
盲點二:只消炎、不訓練肌肉
腸薦關節痛的根本機制在於骨盆穩定肌群(尤其是臀中肌)的無力或失活,導致關節長期承受異常的剪切力而反覆發炎。若只做消炎治療,症狀容易緩解後再度復發。
完整的治療策略應該包含:骨盆穩定肌群的喚醒與強化,以及日常姿勢與動作模式的矯正。消炎是創造治療窗口,肌肉訓練才是解決根本。
自我檢視:你的疼痛是腸薦關節痛嗎?
若你有以下特徵,建議考慮是否為腸薦關節痛:
- 下背部單側疼痛或臀部疼痛,難以確切指出痛點
- 翻身或從椅子起身時明顯加劇
- 長期習慣交叉腿坐、托著一邊髖部站立
- 跑步或單腿運動後加劇
- 單腳站立時骨盆傾斜明顯
- 脊椎檢查無明顯異常,但疼痛持續
- 腰椎牽引或推拿效果有限
若符合 3 項以上,建議尋求專業復健科醫師的理學檢查評估。
預防與自我照護
日常姿勢提醒
- 坐姿:盡量避免翹腳或交叉腿,保持骨盆正位
- 站姿:兩足平衡承重,避免長期靠單側髖部站立
- 睡姿:側睡時在兩膝間放置小枕頭,保持骨盆中立
簡易自我訓練(需先獲得醫師認可)
- 臀部收縮運動:仰臥,夾緊臀部肌肉 3 秒,放鬆。每組 15 次,每日 2-3 組
- 側臥抬腿:側躺,上方腿向後上方抬起,不超過軀幹高度。每側 12-15 次
- 單腳站立平衡:每天練習單腳站立 30 秒,交替進行
何時該尋求醫療協助
- 疼痛超過 2 週未改善
- 疼痛影響日常活動或睡眠
- 有神經症狀(腿麻、腳軟)
- 曾有脊椎或骨盆手術史
結語:找對病灶,才是治本之道
腸薦關節痛是一個症狀容易與其他疾患混淆、卻高度可治療的疾患。關鍵在於透過理學檢查找到真正的疼痛根源,再針對性地制定治療策略。
若你的狀況較為複雜,合併其他問題,治療策略也可彈性調整:
- 腰椎同時僵硬:搭配脊椎活動度訓練
- 髖屈肌緊繃(常見於久坐族):需先進行髖部伸展再強化
- 慢性壓力導致全身肌肉緊繃:可考慮星狀神經節照射(SGI)輔助神經放鬆
若你長期受腰痛困擾、傳統治療效果有限,不妨尋求復健科專科醫師的評估——透過完整的理學檢查,醫師能系統性地找出真正的疼痛根源,制定最適合你的治療策略,幫助你走出慢性疼痛迴圈。
【醫療聲明】 本文內容僅供衛教參考,不能取代專業醫療診斷。腸薦關節痛之診斷與治療須由專業醫師親自進行理學檢查與影像評估後方可確立。文中所述治療方式(如針極肌肉內電刺激、直線偏極光治療等)之效果因個人體質、病情嚴重程度及病史而異,實際療程與適應症須由醫師評估後執行。任何治療前請先諮詢專業醫療人員。
 }
}
 }
}
 }
}